Fuchs-Endotheldystrophie --- bitte um aufklärende Hilfe
Zitat von Optik Leibold Team am 29. August 2025, 15:48 UhrHallo in die Runde,
ich habe hier eine 68 jährige Kundin mit Cat Op R/L Ende 2024. Seitdem wurde Ihr eine Fuchs Endotheldystrophie diagnostiziert.
Für mein Verständnis:
Eine Fuchs Endotheldystrophie ist eine genetische Erkrankung der Hornhaut bei der an der inneren Hornhautschicht Zellen geschädigt sind die für den Abfluss der Flüssigkeiten in der Hornhaut zuständig sind.
Nun meine Frage zu den angehängten Bildern:
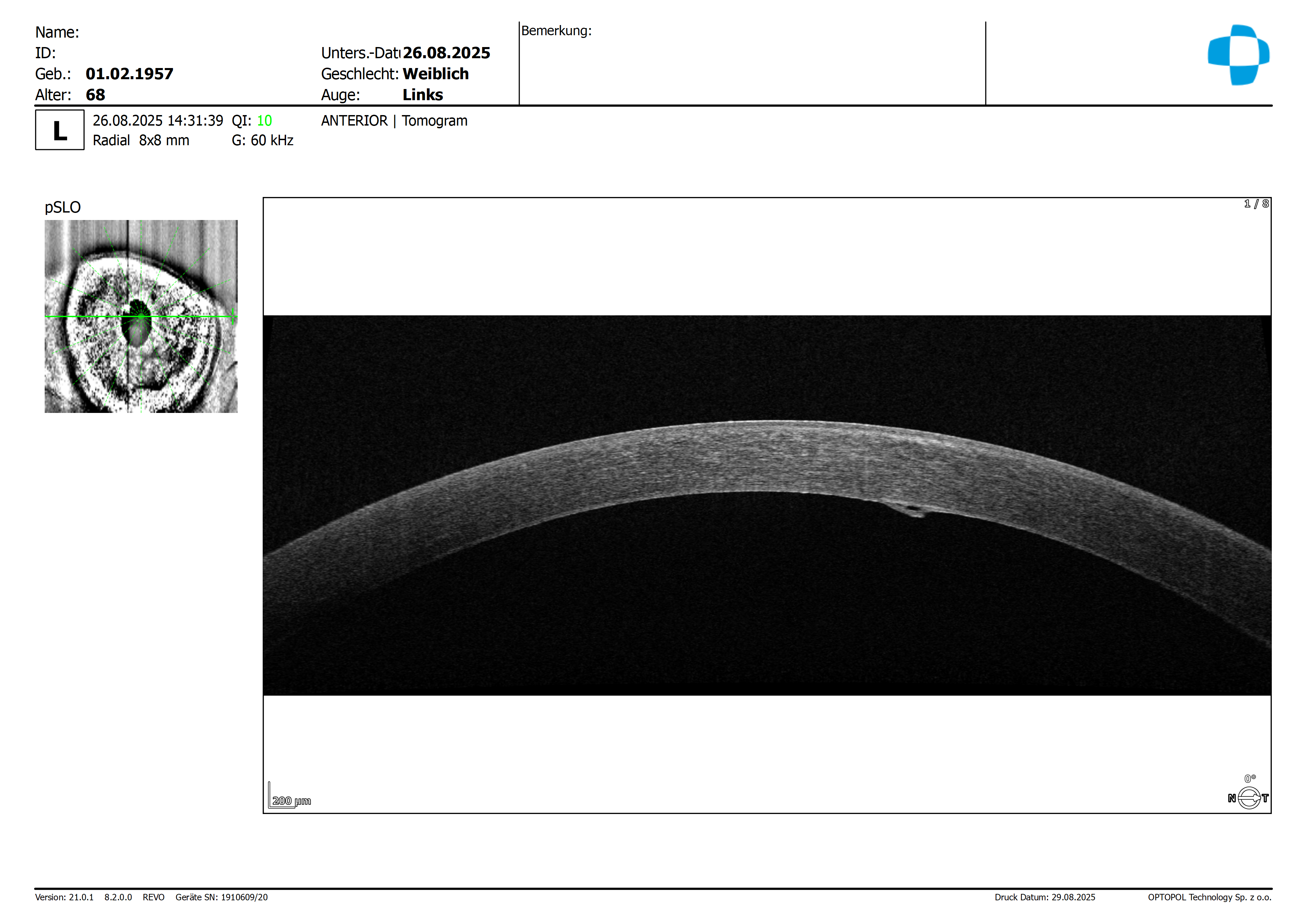
- Reicht auf der linken Seite der Endothelschaden aus um im Epithel / Bowmanmembran solch starke Flüssigkeitsansammlungen ( durch die schlechte Entwässerung ) zu sehen oder liegt da zusätzlich noch eine Epitheldystrophie ( so meine Vermutung ) vor oder bedingt das eine automatisch das andere?
- Wie wird therapiert und wann macht man eine DMEK?
Ich freue mich schon auf viel Input - Danke
Liebe Grüße Christian
Hallo in die Runde,
ich habe hier eine 68 jährige Kundin mit Cat Op R/L Ende 2024. Seitdem wurde Ihr eine Fuchs Endotheldystrophie diagnostiziert.
Für mein Verständnis:
Eine Fuchs Endotheldystrophie ist eine genetische Erkrankung der Hornhaut bei der an der inneren Hornhautschicht Zellen geschädigt sind die für den Abfluss der Flüssigkeiten in der Hornhaut zuständig sind.
Nun meine Frage zu den angehängten Bildern:
- Reicht auf der linken Seite der Endothelschaden aus um im Epithel / Bowmanmembran solch starke Flüssigkeitsansammlungen ( durch die schlechte Entwässerung ) zu sehen oder liegt da zusätzlich noch eine Epitheldystrophie ( so meine Vermutung ) vor oder bedingt das eine automatisch das andere?
- Wie wird therapiert und wann macht man eine DMEK?
Ich freue mich schon auf viel Input - Danke
Liebe Grüße Christian
Hochgeladene Dateien:
Zitat von Georg Scheuerer am 30. August 2025, 18:41 UhrHallo zusammen,
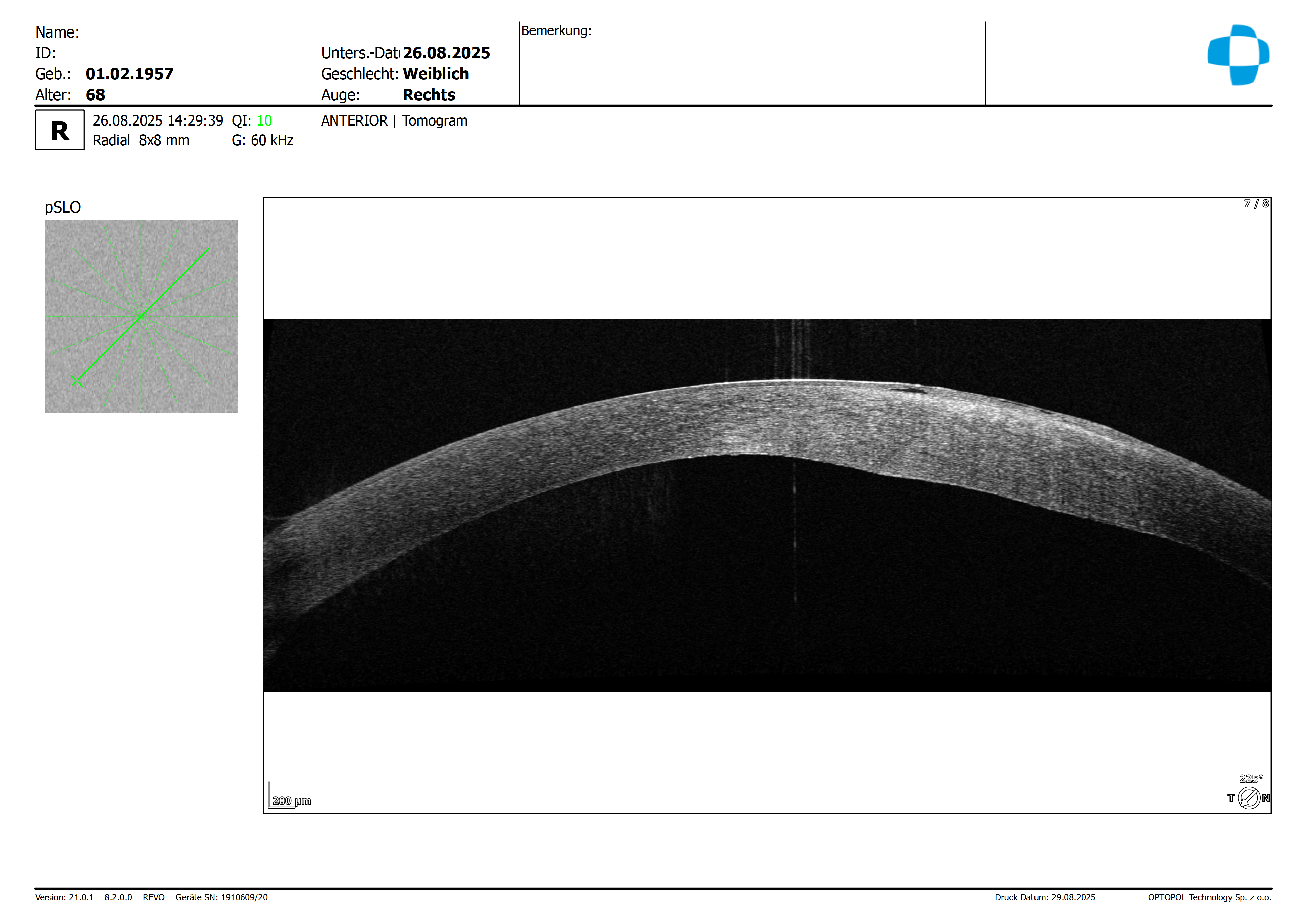
ich habe bereits viele Kund:innen mit Fuchs'scher Endothelzellendystrophie betreut - in den allermeisten
Fällen ohne zusätzliche Dystrophien der vorderen Hornhautschichten, wie z. B. der häufigen epithelialen
Basalmembran-Dystrophie (EBMD), auch bekannt als „Map-Dot-Fingerprint-Dystrophie".
Nach meinem Kenntnisstand besteht kein direkter Zusammenhang zwischen dem Hornhautödem infolge
der Endotheldysfunktion und "vorderen" Dystrophien wie zB EBMD.
Das Ödem entsteht primär durch den mangelnden Pumpeffekt des Endothels. Allerdings kann bei EBMD
ebenfalls ein deutlich reduzierter Visus auftreten - insbesondere durch Benetzungsstörungen und irreguläre
Cornea, was sich hier auch im OCT der Hornhautoberfläche widerspiegelt. Ich weiß, wie eine EBDM mit der Spaltlampe aussieht, gut auch mit Fluo oft zu sehen - aber ob man anhand der OCT-Aufnahme es klassifizieren kann, weiß ich leider nicht.
In diesem Fall stellt sich die zentrale Frage:
Kommt der Visusverlust primär vom Ödem oder von der vorderen
Hornhautoberfläche (z. B. Epithelirregularitäten)? Oder noch was ganz anderes? Wie ist denn der Visus?Ich würde empfehlen, die Patientin frühmorgens zu untersuchen, da das Ödem zu Tagesbeginn meist am
ausgeprägtesten ist. Wie ist die Transparenz/Pachy/SL/etc.Therapeutisch könnten hypertone Tropfen (z. B. ODM5) eine Option sein.
Bei zusätzlicher Problematik Oberfläche hilft oft eine intensive Befeuchtung, ggf. nachts mit Salbe, um die
Oberfläche zu stabilisieren.
Ich freue mich auf weitere Einschätzungen oder Meinungen - danke fürs Teilen!
Viele Grüße
Georg
Hallo zusammen,
ich habe bereits viele Kund:innen mit Fuchs'scher Endothelzellendystrophie betreut - in den allermeisten
Fällen ohne zusätzliche Dystrophien der vorderen Hornhautschichten, wie z. B. der häufigen epithelialen
Basalmembran-Dystrophie (EBMD), auch bekannt als „Map-Dot-Fingerprint-Dystrophie".
Nach meinem Kenntnisstand besteht kein direkter Zusammenhang zwischen dem Hornhautödem infolge
der Endotheldysfunktion und "vorderen" Dystrophien wie zB EBMD.
Das Ödem entsteht primär durch den mangelnden Pumpeffekt des Endothels. Allerdings kann bei EBMD
ebenfalls ein deutlich reduzierter Visus auftreten - insbesondere durch Benetzungsstörungen und irreguläre
Cornea, was sich hier auch im OCT der Hornhautoberfläche widerspiegelt. Ich weiß, wie eine EBDM mit der Spaltlampe aussieht, gut auch mit Fluo oft zu sehen - aber ob man anhand der OCT-Aufnahme es klassifizieren kann, weiß ich leider nicht.
In diesem Fall stellt sich die zentrale Frage:
Kommt der Visusverlust primär vom Ödem oder von der vorderen
Hornhautoberfläche (z. B. Epithelirregularitäten)? Oder noch was ganz anderes? Wie ist denn der Visus?
Ich würde empfehlen, die Patientin frühmorgens zu untersuchen, da das Ödem zu Tagesbeginn meist am
ausgeprägtesten ist. Wie ist die Transparenz/Pachy/SL/etc.
Therapeutisch könnten hypertone Tropfen (z. B. ODM5) eine Option sein.
Bei zusätzlicher Problematik Oberfläche hilft oft eine intensive Befeuchtung, ggf. nachts mit Salbe, um die
Oberfläche zu stabilisieren.
Ich freue mich auf weitere Einschätzungen oder Meinungen - danke fürs Teilen!
Viele Grüße
Georg
Zitat von Joshua Torrent Despouy am 14. September 2025, 23:52 UhrHallo liebe Community,
auch zu diesem spannenden Fall möchte ich gerne meine Einschätzung teilen.
Georg hat die wesentlichen Punkte bereits sehr präzise und treffend dargestellt.Bei der Fuchs-Endotheldystrophie (FED) handelt es sich um eine genetisch bedingte, chronisch progrediente Erkrankung des Hornhautendothel, bei der es im Verlauf zum fortschreitenden Untergang der Endothelzellen kommt. Diese Zellen sind essenziell, um durch ihre Pumpfunktion den Flüssigkeitshaushalt und damit die Transparenz der Hornhaut aufrechtzuerhalten.
Mit dem Verlust der Endothelzellen sinkt ihre Dichte kontinuierlich ab. Die Folge ist eine gestörte Barriere- und Pumpfunktion: Flüssigkeit kann nicht mehr ausreichend aus dem Hornhautstroma entfernt werden, was zu einem Hornhautödem führt. Dadurch wird die Hornhaut zunehmend trüb, was eine Abnahme des Visus und zusätzlich Qualitätsverluste des Sehens (vermindertes Kontrastsehen, erhöhte Blendempfindlichkeit, Visusschwankungen — typischerweise morgens schlechter) verursacht.
Die Veränderungen der FED lassen sich am zuverlässigsten spaltlampenmikroskopisch erkennen.
Typisch sind Guttae – punktförmige Verdickungen der Descemet-Membran, die unregelmäßig Licht reflektieren.Ergänzend ist eine Endothelzellmessung mittels Konfokales Mikroskop sehr hilfreich, da hier Zellzahl (Dichte) sowie Form- und Größenveränderungen (Pleomorphie, Polymegethie) objektiv erfasst werden können. So ist eine Früherkennung möglich und der Verlauf kann engmaschig überwacht werden.
Die Optische Kohärenztomographie (OCT) hingegen liefert vor allem in Spätstadien wertvolle Zusatzinformationen, wenn es bereits zu deutlichen
Befunde im vorliegenden Fall:
Die OCT-Aufnahmen zeigen Unruhe und zystische Veränderungen im Bereich des Endothels (unterer Bildrand) sowie eine partielle hyperreflektive Verdickung des Stromas — beides passt gut zur FED.Auffällig sind jedoch auch Veränderungen an der Hornhautoberfläche, insbesondere eine Abhebung des Hornhautepithel, die nicht typisch für die FED ist.
Zwar kann eine ausgeprägte Hornhautdekompensation sekundär auch ein grobes Epithelödem mit größeren Zysten (Hornhautbullae) verursachen, diese erscheinen jedoch meist kleiner und sind nicht mit den hier gezeigten Veränderungen vereinbar.
Dies spricht eher für eine zusätzlich bestehende subepitheliale Hornhautdystrophie, beispielsweise eine Map-Dot-Fingerprint-Dystrophie (epitheliale Basalmembran-Dystrophie) — in diesem Punkt schließe ich mich Georgs Einschätzung ausdrücklich an.Die Therapieentscheidung ist bei solchen Mischbildern komplex und sollte sich konsequent am klinischen Gesamteindruck an der Spaltlampe orientieren.
Grundsätzlich gilt: Bei einer fortgeschrittenen FED mit persistierender Hornhautdekompensation ist die DMEK (Descemet Membrane Endothelial Keratoplasty), also die isolierte Transplantation der Endothelschicht, das Verfahren der Wahl. Dabei wird "nur" die erkrankte Descemet-Membran samt Endothel entfernt und durch gesunde Spender-Endothelzellen ersetzt.
Im vorliegenden Fall ist jedoch unklar, welchen Anteil die oberflächliche Erosio und die subepitheliale Dystrophie an den Beschwerden haben. Da die DMEK ein invasiver Eingriff ist, würde ich ein stufenweises Vorgehen empfehlen:
Zunächst Behandlung der subepithelialen Dystrophie, z. B. durch Phototherapeutische Keratektomie (PTK) oder eine vorsichtige Abrasio der oberflächlichen Veränderungen, um die Epithelregeneration zu fördern.
Unterstützend können hyperosmolare Kochsalz-Augentropfen eingesetzt werden, um Flüssigkeit aus dem Hornhautstroma zu entziehen und so die Hornhaut zu entlasten – manchmal ist dies der entscheidende Impuls, damit sich die Hornhautarchitektur wieder stabilisiert.
Sollte sich darunter keine ausreichende Verbesserung einstellen und das Hornhautödem weiterhin dominieren, wäre im zweiten Schritt eine DMEK in Betracht zu ziehen.
Die Entscheidung über das weitere Vorgehen hängt letztlich maßgeblich vom klinischen Befund an der Spaltlampe ab — OCT-Aufnahmen allein liefern hierfür nur eine begrenzte Aussagekraft.Ein sehr interessanter und komplexer Fall, bin gespannt auf die weitere Entwicklung!
Herzliche Grüße,
Euer Dr. Joshua Torrent Despouy
Hallo liebe Community,
auch zu diesem spannenden Fall möchte ich gerne meine Einschätzung teilen.
Georg hat die wesentlichen Punkte bereits sehr präzise und treffend dargestellt.
Bei der Fuchs-Endotheldystrophie (FED) handelt es sich um eine genetisch bedingte, chronisch progrediente Erkrankung des Hornhautendothel, bei der es im Verlauf zum fortschreitenden Untergang der Endothelzellen kommt. Diese Zellen sind essenziell, um durch ihre Pumpfunktion den Flüssigkeitshaushalt und damit die Transparenz der Hornhaut aufrechtzuerhalten.
Mit dem Verlust der Endothelzellen sinkt ihre Dichte kontinuierlich ab. Die Folge ist eine gestörte Barriere- und Pumpfunktion: Flüssigkeit kann nicht mehr ausreichend aus dem Hornhautstroma entfernt werden, was zu einem Hornhautödem führt. Dadurch wird die Hornhaut zunehmend trüb, was eine Abnahme des Visus und zusätzlich Qualitätsverluste des Sehens (vermindertes Kontrastsehen, erhöhte Blendempfindlichkeit, Visusschwankungen — typischerweise morgens schlechter) verursacht.
Die Veränderungen der FED lassen sich am zuverlässigsten spaltlampenmikroskopisch erkennen.
Typisch sind Guttae – punktförmige Verdickungen der Descemet-Membran, die unregelmäßig Licht reflektieren.
Ergänzend ist eine Endothelzellmessung mittels Konfokales Mikroskop sehr hilfreich, da hier Zellzahl (Dichte) sowie Form- und Größenveränderungen (Pleomorphie, Polymegethie) objektiv erfasst werden können. So ist eine Früherkennung möglich und der Verlauf kann engmaschig überwacht werden.
Die Optische Kohärenztomographie (OCT) hingegen liefert vor allem in Spätstadien wertvolle Zusatzinformationen, wenn es bereits zu deutlichen
Befunde im vorliegenden Fall:
Die OCT-Aufnahmen zeigen Unruhe und zystische Veränderungen im Bereich des Endothels (unterer Bildrand) sowie eine partielle hyperreflektive Verdickung des Stromas — beides passt gut zur FED.
Auffällig sind jedoch auch Veränderungen an der Hornhautoberfläche, insbesondere eine Abhebung des Hornhautepithel, die nicht typisch für die FED ist.
Zwar kann eine ausgeprägte Hornhautdekompensation sekundär auch ein grobes Epithelödem mit größeren Zysten (Hornhautbullae) verursachen, diese erscheinen jedoch meist kleiner und sind nicht mit den hier gezeigten Veränderungen vereinbar.
Dies spricht eher für eine zusätzlich bestehende subepitheliale Hornhautdystrophie, beispielsweise eine Map-Dot-Fingerprint-Dystrophie (epitheliale Basalmembran-Dystrophie) — in diesem Punkt schließe ich mich Georgs Einschätzung ausdrücklich an.
Die Therapieentscheidung ist bei solchen Mischbildern komplex und sollte sich konsequent am klinischen Gesamteindruck an der Spaltlampe orientieren.
Grundsätzlich gilt: Bei einer fortgeschrittenen FED mit persistierender Hornhautdekompensation ist die DMEK (Descemet Membrane Endothelial Keratoplasty), also die isolierte Transplantation der Endothelschicht, das Verfahren der Wahl. Dabei wird "nur" die erkrankte Descemet-Membran samt Endothel entfernt und durch gesunde Spender-Endothelzellen ersetzt.
Im vorliegenden Fall ist jedoch unklar, welchen Anteil die oberflächliche Erosio und die subepitheliale Dystrophie an den Beschwerden haben. Da die DMEK ein invasiver Eingriff ist, würde ich ein stufenweises Vorgehen empfehlen:
-
Zunächst Behandlung der subepithelialen Dystrophie, z. B. durch Phototherapeutische Keratektomie (PTK) oder eine vorsichtige Abrasio der oberflächlichen Veränderungen, um die Epithelregeneration zu fördern.
-
Unterstützend können hyperosmolare Kochsalz-Augentropfen eingesetzt werden, um Flüssigkeit aus dem Hornhautstroma zu entziehen und so die Hornhaut zu entlasten – manchmal ist dies der entscheidende Impuls, damit sich die Hornhautarchitektur wieder stabilisiert.
-
Sollte sich darunter keine ausreichende Verbesserung einstellen und das Hornhautödem weiterhin dominieren, wäre im zweiten Schritt eine DMEK in Betracht zu ziehen.
Die Entscheidung über das weitere Vorgehen hängt letztlich maßgeblich vom klinischen Befund an der Spaltlampe ab — OCT-Aufnahmen allein liefern hierfür nur eine begrenzte Aussagekraft.
Ein sehr interessanter und komplexer Fall, bin gespannt auf die weitere Entwicklung!
Herzliche Grüße,
Euer Dr. Joshua Torrent Despouy