Ausschluss von Multiple Sklerose
Zitat von Andy Steinmeyer am 3. April 2026, 14:02 UhrLiebe Kolleginnen,
ich wende mich mit einem, für mich heiklem Thema an die Gemeinschaft.
Eine Mutte mit Ihrer 22 jähringen Tochter hat bei mir einen Termin erbeten, obwohl ich nachdrücklich empfohlen habe erst einen Augenarzt aufzusuchen.Nun möchte ich diesen Fall hier im Forum zur Diskusion vorstellen.
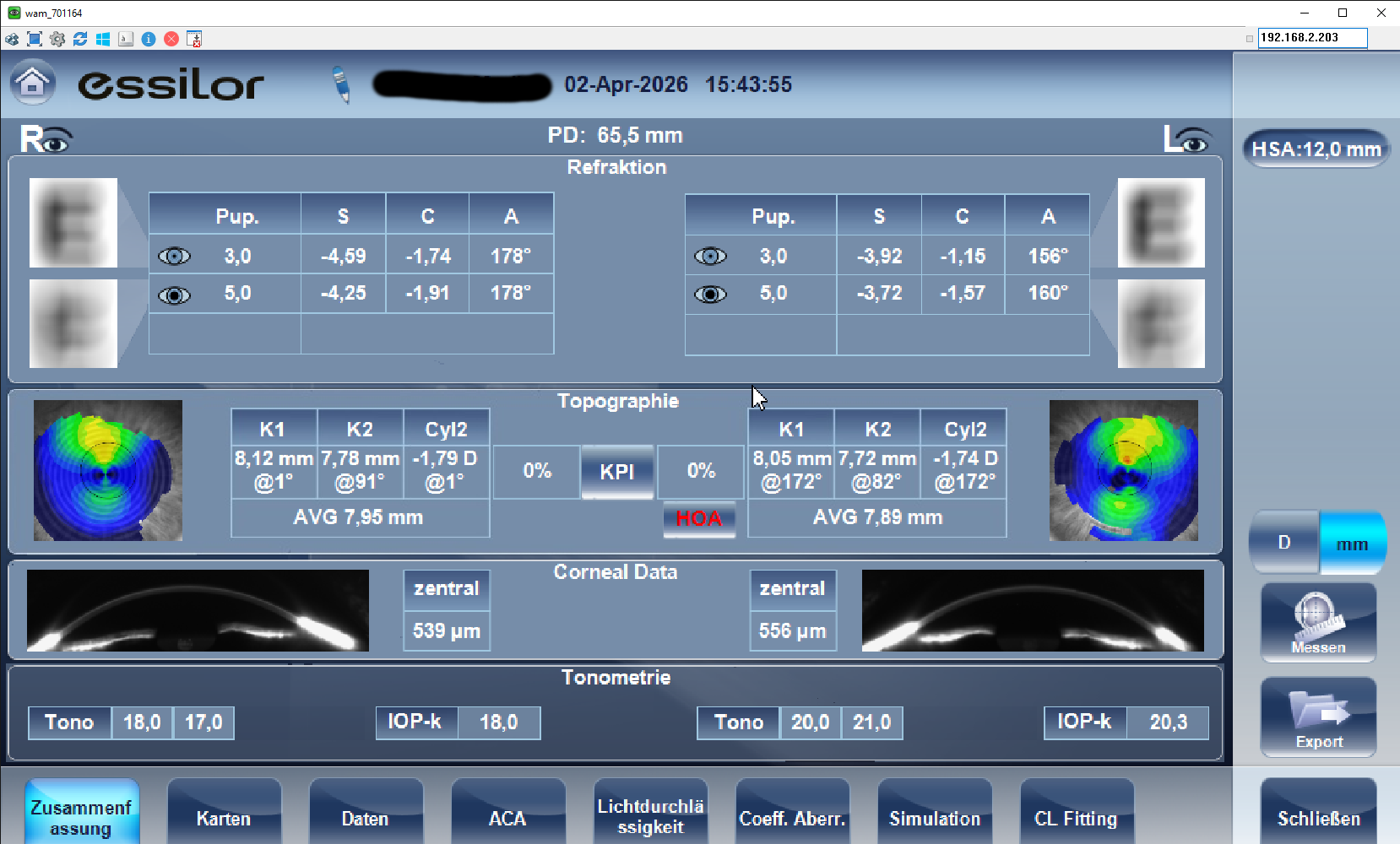
Junge Frau 22 Jahre, Brillenträgerin Myop neue Korrektur siehe Wellenfrontmessung.
Visus R cc 1,1 Lcc 1,1 Vbi. 1,20 IOPkorr R: 18 mmhg L: 20,3 mmhg ( keine Therapie des IOP)Keine akuten Beschwerden, lediglich war der Wunsch der Mutter ein OCT von den Papillen zu bekommen um eine "erneute Papillenschwellung" auszuschließen.
Krankenhistorie: Kundin leidet , an einer nicht näher genannten neurologischen Erkrakung. Hatte vor ca. 6 Jahren einen Papillenschwellung auf Grund eines zu hohen Hirndrucks, welcher seit dieser zeit durch ein Medikament (weitere Info nicht verfügbar) therapiert wird. Aktuell seit Monaten permant Kopfschmerzen.Kontrollen bei Ärzten scheinen durchaus gemacht worden sein lediglich ein Zwischen-OCT-Ergebnis wurde gewünscht.
Befundung:
Die Papillen zeigen eine reduzierte Nervenfaserschicht vor allem nasal R/L recht symmetrisch.
Die makulären Nervenfaserschicht zeigt R/L deutliche Abweichungen von der Norm.
Die Fundusbilder der Papillen sehen, aus meiner Sicht , fast zu unauffällig aus, als das Ergebnis des OCT zeigt.Nun bitte ich Euch eine mögliche Veränderung auf Grund einer MS zu beurteilen. Ich kann aktuell nicht wissen ob die Kundin diese Diagnose hat und wollte erst erfahren ob diese Untersuchungsergebnisse überhaupt in diese Richtung zeigen. Könnte die Pupillenschwellung von vor 6 Jahren evtl. auch eine Optikusneuritis gewesen sein?
Vielen Dank schon mal im Voraus für die Beurteilung meines Falls.
Lieben Gruß Andreas Steinmeyer
Liebe Kolleginnen,
ich wende mich mit einem, für mich heiklem Thema an die Gemeinschaft.
Eine Mutte mit Ihrer 22 jähringen Tochter hat bei mir einen Termin erbeten, obwohl ich nachdrücklich empfohlen habe erst einen Augenarzt aufzusuchen.
Nun möchte ich diesen Fall hier im Forum zur Diskusion vorstellen.
Junge Frau 22 Jahre, Brillenträgerin Myop neue Korrektur siehe Wellenfrontmessung.
Visus R cc 1,1 Lcc 1,1 Vbi. 1,20 IOPkorr R: 18 mmhg L: 20,3 mmhg ( keine Therapie des IOP)
Keine akuten Beschwerden, lediglich war der Wunsch der Mutter ein OCT von den Papillen zu bekommen um eine "erneute Papillenschwellung" auszuschließen.
Krankenhistorie: Kundin leidet , an einer nicht näher genannten neurologischen Erkrakung. Hatte vor ca. 6 Jahren einen Papillenschwellung auf Grund eines zu hohen Hirndrucks, welcher seit dieser zeit durch ein Medikament (weitere Info nicht verfügbar) therapiert wird. Aktuell seit Monaten permant Kopfschmerzen.
Kontrollen bei Ärzten scheinen durchaus gemacht worden sein lediglich ein Zwischen-OCT-Ergebnis wurde gewünscht.
Befundung:
Die Papillen zeigen eine reduzierte Nervenfaserschicht vor allem nasal R/L recht symmetrisch.
Die makulären Nervenfaserschicht zeigt R/L deutliche Abweichungen von der Norm.
Die Fundusbilder der Papillen sehen, aus meiner Sicht , fast zu unauffällig aus, als das Ergebnis des OCT zeigt.
Nun bitte ich Euch eine mögliche Veränderung auf Grund einer MS zu beurteilen. Ich kann aktuell nicht wissen ob die Kundin diese Diagnose hat und wollte erst erfahren ob diese Untersuchungsergebnisse überhaupt in diese Richtung zeigen. Könnte die Pupillenschwellung von vor 6 Jahren evtl. auch eine Optikusneuritis gewesen sein?
Vielen Dank schon mal im Voraus für die Beurteilung meines Falls.
Lieben Gruß Andreas Steinmeyer
Zitat von Georg Scheuerer am 6. April 2026, 23:58 UhrHallo Andy,
danke für deinen Beitrag!
Ich würde bei Patienten mit Sehnervproblematik immer einen RAPD und die Rot-
Sättigung machen und genau nach einer Abduzensparese schauen.
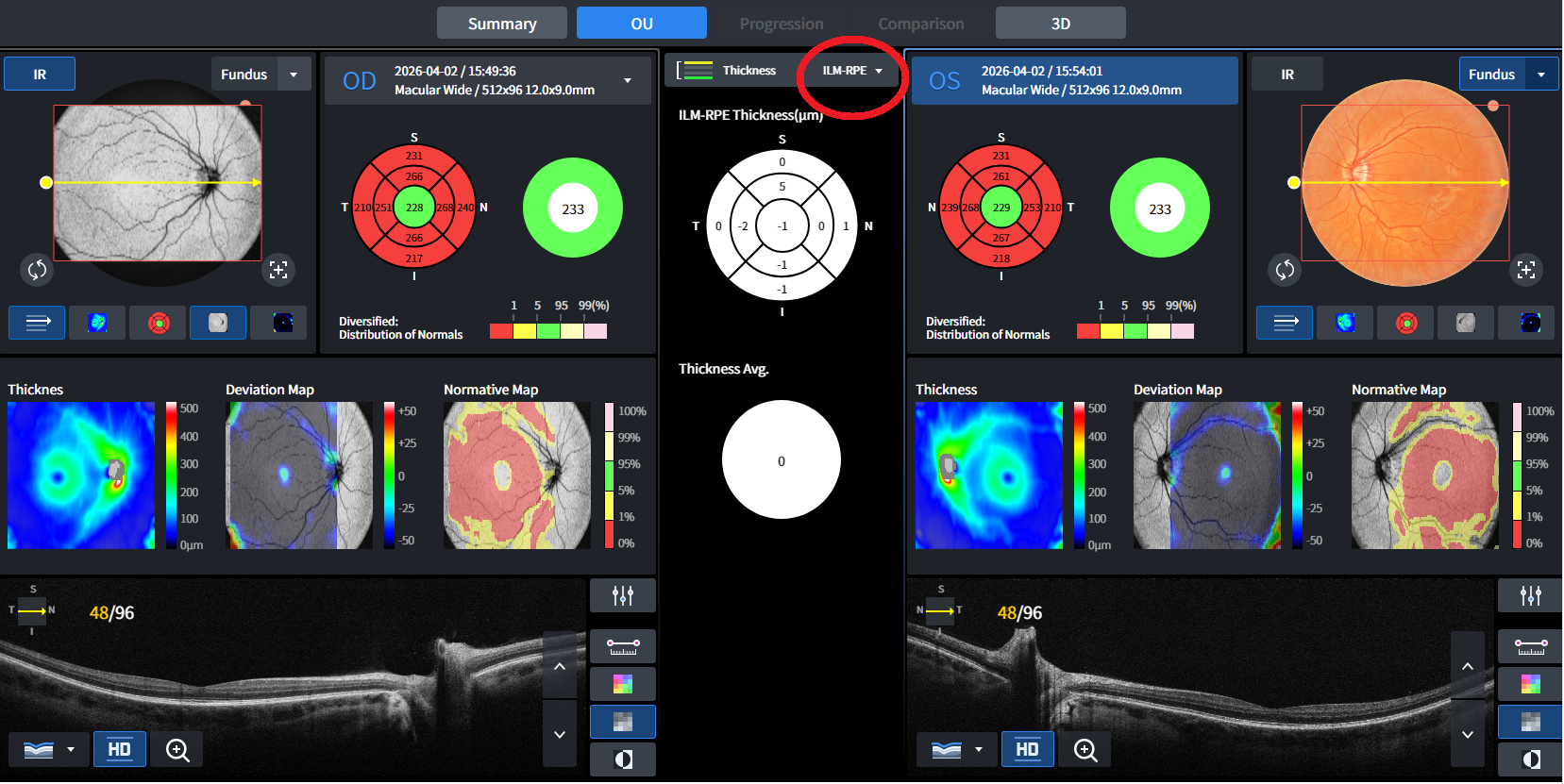
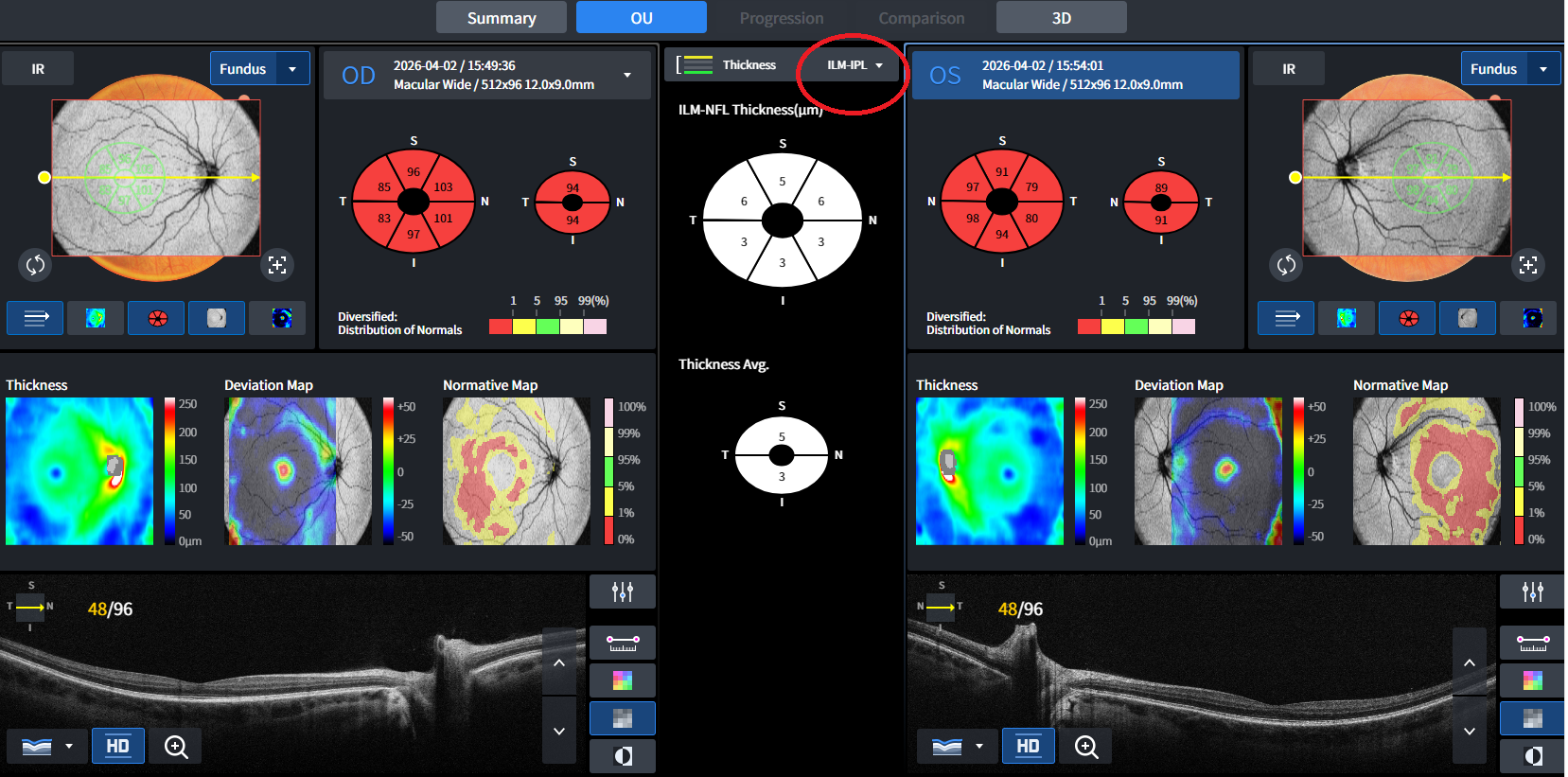
Kurze Frage zum Befund: Was zeigt der Makula-Scan unten genau - den GCL/IPL-
Komplex? Die Werte sehen eigentlich relativ normal aus und würden die <1. Perzentile eher nicht
erklären - allerdings kenne ich die Huvitz-Normdatenbank nicht gut genug, um das sicher
beurteilen zu können. Für die Gesamt-Netzhautdicke wäre der Wert hingegen sehr niedrig-
daher wäre die Info, welche Schicht konkret gemessen wurde, noch wichtig. Was zeigen die kleinen Zahlen im "oberen Scann"? NFL?Ob dann MS oder was genau, muss natürlich der Arzt bestimmen - wie du schon selbst schreibst. Aber man kann die Werte natürlich diskutieren.
Lieben Gruß,
Georg
Hallo Andy,
danke für deinen Beitrag!
Ich würde bei Patienten mit Sehnervproblematik immer einen RAPD und die Rot-
Sättigung machen und genau nach einer Abduzensparese schauen.
Kurze Frage zum Befund: Was zeigt der Makula-Scan unten genau - den GCL/IPL-
Komplex? Die Werte sehen eigentlich relativ normal aus und würden die <1. Perzentile eher nicht
erklären - allerdings kenne ich die Huvitz-Normdatenbank nicht gut genug, um das sicher
beurteilen zu können. Für die Gesamt-Netzhautdicke wäre der Wert hingegen sehr niedrig-
daher wäre die Info, welche Schicht konkret gemessen wurde, noch wichtig. Was zeigen die kleinen Zahlen im "oberen Scann"? NFL?
Ob dann MS oder was genau, muss natürlich der Arzt bestimmen - wie du schon selbst schreibst. Aber man kann die Werte natürlich diskutieren.
Lieben Gruß,
Georg
Zitat von Andy Steinmeyer am 8. April 2026, 12:09 UhrHallo Georg,
Danke für deine Antwort. Anbei noch zwei Auswertungen um die Dicken der Makula genauer zu differenzieren. Die Kundin wurde von mir mittlerweile mit einer zeitnahen Dringlichkeit und einem Hinweis, zu einem spezialisierten AA oder in eine Augenklink zu gehen, weiter geschickt.
Vielen Dank und lieben Gruß Andy
Hallo Georg,
Danke für deine Antwort. Anbei noch zwei Auswertungen um die Dicken der Makula genauer zu differenzieren. Die Kundin wurde von mir mittlerweile mit einer zeitnahen Dringlichkeit und einem Hinweis, zu einem spezialisierten AA oder in eine Augenklink zu gehen, weiter geschickt.
Vielen Dank und lieben Gruß Andy
Hochgeladene Dateien:Zitat von Joshua Torrent Despouy am 13. April 2026, 00:50 UhrHallo zusammen,
auch hier handelt es sich wieder um einen spannenden Fall, bei dem vor allem die Interpretation des Befundes und die daraus resultierende klinische Konsequenz im Vordergrund stehen. Zunächst einmal ist festzuhalten, dass absolut richtig gehandelt wurde, den Patienten zur weiteren Abklärung zu überweisen – insbesondere auch zum Ausschluss einer potenziell relevanten neurologischen Grunderkrankung wie einer Multiplen Sklerose (MS).
Ausgangspunkt ist die Frage: Was sehen wir tatsächlich?
Etwas irreführend ist initial die Formulierung einer „erneuten Papillenschwellung“, da dies die Befundinterpretation bereits in eine bestimmte Richtung lenkt.Bei Betrachtung der Fundusaufnahmen zeigt sich jedoch eher eine insgesamt unauffällige Papillenkonfiguration. Ein klarer Hinweis auf eine echte Papillenschwellung im Sinne eines Stauungspapille oder einer akuten Neuritis ist aus meiner Sicht nicht gegeben. Auffällig ist vielmehr ein etwas prominenter nasaler Papillenrand, der jedoch eher im Sinne einer anatomischen Variante bzw. eines leicht verkippten Sehnerven zu interpretieren ist.
Diese Konfiguration lässt sich in der OCT-Bildgebung gut nachvollziehen: Während der temporale Papillenrand regelrecht erscheint, zeigt sich nasal eine gewisse Prominenz ohne typische Zeichen einer pathologischen Schwellung. Klinisch fehlen zudem die charakteristischen Begleitbefunde, wie man sie bei einer Stauungspapille oder einer Neuritis nervi optici (NNO) erwarten würde.
Nichtsdestotrotz gilt – und das ist eine wichtige Erfahrung im klinischen Alltag – dass atypische Verläufe durchaus vorkommen können. Gehen wir daher einen Schritt weiter und betrachten differenzialdiagnostisch eine mögliche MS-assoziierte Optikusneuropathie:
- Eine simultane beidseitige Manifestation wäre für eine akute MS-typische NNO eher untypisch, da diese meist einseitig oder zumindest asymmetrisch verläuft.
- Zudem ist der Visus auffallend gut erhalten, was gegen eine akute entzündliche Beteiligung des Sehnerven spricht – hier wäre typischerweise frühzeitig eine deutliche Visusminderung zu erwarten.
Insofern erscheint die Verdachtsdiagnose einer frischen MS-Manifestation eher unwahrscheinlich.
Interessanter wird die Überlegung, ob es sich um Residuen einer stattgehabten Optikusneuritis handeln könnte. In diesem Kontext wäre ein – wenn auch seltener – beidseitiger Befall denkbar und würde auch zur Anamnese einer „durchgemachten Sehnervenschwellung“ passen. Unterstützt wird diese Hypothese durch die OCT-Befunde, die eine generalisierte Ausdünnung der Nervenfaserschicht zeigen – ein Bild, wie man es nach abgelaufener NNO durchaus beobachten kann.
Zusammenfassend bewegen wir uns hier in einem Bereich, in dem die Interpretation teilweise spekulativ bleibt. Umso wichtiger ist – wie in diesem Fall bereits korrekt erfolgt – eine weiterführende Diagnostik. Hierzu zählen insbesondere:
- neurologische Abklärung
- ggf. elektrophysiologische Untersuchungen (VEP)
- sowie bei entsprechender Indikation auch eine Liquordiagnostik
Diese Schritte sind entscheidend, um die Befundkonstellation sicher einzuordnen und eine relevante Grunderkrankung auszuschließen bzw. zu bestätigen.
Ich bin ebenfalls sehr gespannt auf den weiteren Verlauf und freue mich über eine Rückmeldung zu den ergänzenden Befunden.
Beste Grüße,
Dr. Joshua Torrent
Hallo zusammen,
auch hier handelt es sich wieder um einen spannenden Fall, bei dem vor allem die Interpretation des Befundes und die daraus resultierende klinische Konsequenz im Vordergrund stehen. Zunächst einmal ist festzuhalten, dass absolut richtig gehandelt wurde, den Patienten zur weiteren Abklärung zu überweisen – insbesondere auch zum Ausschluss einer potenziell relevanten neurologischen Grunderkrankung wie einer Multiplen Sklerose (MS).
Ausgangspunkt ist die Frage: Was sehen wir tatsächlich?
Etwas irreführend ist initial die Formulierung einer „erneuten Papillenschwellung“, da dies die Befundinterpretation bereits in eine bestimmte Richtung lenkt.
Bei Betrachtung der Fundusaufnahmen zeigt sich jedoch eher eine insgesamt unauffällige Papillenkonfiguration. Ein klarer Hinweis auf eine echte Papillenschwellung im Sinne eines Stauungspapille oder einer akuten Neuritis ist aus meiner Sicht nicht gegeben. Auffällig ist vielmehr ein etwas prominenter nasaler Papillenrand, der jedoch eher im Sinne einer anatomischen Variante bzw. eines leicht verkippten Sehnerven zu interpretieren ist.
Diese Konfiguration lässt sich in der OCT-Bildgebung gut nachvollziehen: Während der temporale Papillenrand regelrecht erscheint, zeigt sich nasal eine gewisse Prominenz ohne typische Zeichen einer pathologischen Schwellung. Klinisch fehlen zudem die charakteristischen Begleitbefunde, wie man sie bei einer Stauungspapille oder einer Neuritis nervi optici (NNO) erwarten würde.
Nichtsdestotrotz gilt – und das ist eine wichtige Erfahrung im klinischen Alltag – dass atypische Verläufe durchaus vorkommen können. Gehen wir daher einen Schritt weiter und betrachten differenzialdiagnostisch eine mögliche MS-assoziierte Optikusneuropathie:
- Eine simultane beidseitige Manifestation wäre für eine akute MS-typische NNO eher untypisch, da diese meist einseitig oder zumindest asymmetrisch verläuft.
- Zudem ist der Visus auffallend gut erhalten, was gegen eine akute entzündliche Beteiligung des Sehnerven spricht – hier wäre typischerweise frühzeitig eine deutliche Visusminderung zu erwarten.
Insofern erscheint die Verdachtsdiagnose einer frischen MS-Manifestation eher unwahrscheinlich.
Interessanter wird die Überlegung, ob es sich um Residuen einer stattgehabten Optikusneuritis handeln könnte. In diesem Kontext wäre ein – wenn auch seltener – beidseitiger Befall denkbar und würde auch zur Anamnese einer „durchgemachten Sehnervenschwellung“ passen. Unterstützt wird diese Hypothese durch die OCT-Befunde, die eine generalisierte Ausdünnung der Nervenfaserschicht zeigen – ein Bild, wie man es nach abgelaufener NNO durchaus beobachten kann.
Zusammenfassend bewegen wir uns hier in einem Bereich, in dem die Interpretation teilweise spekulativ bleibt. Umso wichtiger ist – wie in diesem Fall bereits korrekt erfolgt – eine weiterführende Diagnostik. Hierzu zählen insbesondere:
- neurologische Abklärung
- ggf. elektrophysiologische Untersuchungen (VEP)
- sowie bei entsprechender Indikation auch eine Liquordiagnostik
Diese Schritte sind entscheidend, um die Befundkonstellation sicher einzuordnen und eine relevante Grunderkrankung auszuschließen bzw. zu bestätigen.
Ich bin ebenfalls sehr gespannt auf den weiteren Verlauf und freue mich über eine Rückmeldung zu den ergänzenden Befunden.
Beste Grüße,
Dr. Joshua Torrent
Zitat von Andy Steinmeyer am 14. April 2026, 15:44 UhrVielen Dank Hr. Dr. Torrent für Ihre tolle Antwort und mit dem freundlichen, hilfsbereiten Umgang mit meiner, recht wenig fachkundigen Anfrage.
Ich habe gemerkt, dass da noch ein riesiges Feld ist bei dem ich keine fachliche Expertise habe. Dank Ihre tollen Beträge werden die Lücken kleiner.Vielen Dank noch einmal und einen lieben Gruß Andreas Steinmeyer
Vielen Dank Hr. Dr. Torrent für Ihre tolle Antwort und mit dem freundlichen, hilfsbereiten Umgang mit meiner, recht wenig fachkundigen Anfrage.
Ich habe gemerkt, dass da noch ein riesiges Feld ist bei dem ich keine fachliche Expertise habe. Dank Ihre tollen Beträge werden die Lücken kleiner.
Vielen Dank noch einmal und einen lieben Gruß Andreas Steinmeyer